Как
избежать сосудистых катастроф.

Инфаркт миокарда – серьезная
угроза жизни человека. Около 50 % пациентов умирают до приезда медицинской
помощи, а 30 % выживших на первом этапе погибают от осложнений заболевания.
Ранее считалось, что инфаркт – болезнь возрастная, основное количество
пациентов были старше 50 лет. Но сегодня этот показатель изменился, все чаще
инфаркт настигает своих жертв в 30-35 лет. Неутешительная статистика
свидетельствует о том, что профилактика инфаркта миокарда становится с каждым
годом все важнее. Избежать серьезной опасности значительно легче, чем поставить
пациента на ноги после инфаркта.
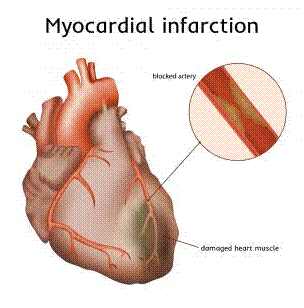
Инфаркт – одно из самых сложных проявлений ишемической
болезни сердца (ИБС). Ишемическая болезнь является патологическим
состоянием, при котором полностью или частично нарушается кровоснабжение
миокарда из-за поражения коронарных артерий. Здоровый организм поддерживает
равновесие между количеством поступающей крови и метаболическими потребностями
миокарда. При ишемической болезни сердца это равновесие не соблюдается.
Сердечная мышца не получает достаточно кислорода, в результате у человека может
случиться инфаркт или начинаются приступы стенокардии. Инфаркт - это отмирание
некоторого участка сердечной мышцы в результате прекращения кровоснабжения. Ток
крови может быть перекрыт холестериновыми бляшками или тромбом из кровяных
сгустков артерии. Процесс развивается очень быстро и является необратимым. Даже
если человека удалось спасти, восстановить участок, подверженный некрозу,
невозможно, в этом месте мышечная ткань постепенно заменяется рубцовой. В
дальнейшем рубец препятствует полноценной работе сердечной мышцы. Чаще всего
инфаркту подвержена сердечная мышца (миокард).

Мужчины имеют больше факторов риска,
ведущих к инфаркту. Сильная половина человечества более агрессивна, имеет
склонность к соперничеству, часто испытывает стресс. Кроме того, мужчины больше
курят и чаще принимают алкоголь, многие из них страдают ожирением, но
продолжают вести малоподвижный образ жизни. Пренебрежение здоровым образом
жизни ведет к проявлениям атеросклероза, стенокардии и аритмии. Поэтому
профилактика инфаркта у мужчин имеет огромное значение. Если мужчина не хочет
позаботиться о своем здоровье, то у него большая вероятность не дожить даже до
пенсионного возраста. Тем более, что симптомы инфаркта
у мужчин часто носят невыраженный характер. Если не произошла внезапная смерть,
то развитие инфаркта может протекать даже без потери сознания, вызывая
безотчетную тревогу, тошноту, рвоту и тупые боли за грудиной.
Женщины реже подвержены острому инфаркту. Это
связано с особенностями гормонального фона в их организме. Кроме того, женщины
чаще всего ведут более упорядоченный образ жизни и относятся к своему здоровью
серьезнее. Однако после 50 лет статистика резко меняется. После климакса
вероятность инфаркта у женщин резко возрастает, преодолевая даже мужские
показатели. Профилактика инфаркта для женщин приобретает особое значение,
поскольку статистика смертности от этого заболевания у них значительно выше.
Ранние признаки инфаркта у них сходны с переутомлением или гриппозной
инфекцией. Многие пациентки до развития острых признаков вообще не ощущают
дискомфорт в груди. Самым распространенным симптомом у
женщин считается одышка и затруднение дыхания после незначительной физической
активности, которые не проходят даже после отдыха. Также может произойти
инфаркт головного мозга, участка кишечника или почки.
Как известно,
немаловажную роль в развитии многих заболеваний играет наследственная
предрасположенность. Ишемическая болезнь сердца — не исключение. Так, наличие
среди кровных родственников больных ИБС или другими проявлениями атеросклероза
в разы увеличивает риск появления инфаркта миокарда. Артериальная гипертензия, различные
обменные нарушения, например, сахарный диабет, гиперхолестеринемия, также являются
весьма неблагоприятным фоном.
Существуют и так
называемые модифицируемые факторы, способствующие
острой ишемической болезни сердца. Иначе говоря, это те условия, которые
возможно либо полностью исключить, либо существенно уменьшить их влияние. В
настоящее время, благодаря глубокому пониманию механизмов развития заболевания,
появлению современных способов ранней диагностики, а также разработке новых
лекарственных препаратов стало возможным бороться с нарушениями обмена жиров,
поддерживать нормальные значения артериального давления и показатель сахара в крови.
Не стоит забывать,
что исключение курения, злоупотребления алкоголем, стрессов, а также хорошая
физическая форма и поддержание адекватного веса тела существенно снижают риски
возникновения сердечно-сосудистой патологии в целом.
Кому грозит инфаркт?
При некоторых состояниях вероятность инфаркта миокарда является
повышенной. К ним относятся:
• гипертоническая
болезнь;
• сахарный диабет;
• недостаточная
двигательная активность;
• повышенная масса
тела, ожирение;
• курение,
злоупотребление алкоголем и другие интоксикации;
• кардиомиопатия
(патологическое увеличение объема и массы миокарда, которую коронарные сосуды
не могут нормально обеспечивать кровью);
• погрешности диеты
(обилие продуктов, богатых животными жирами и холестерином, повышают риск
инфаркта);
• мужской пол (этот
фактор имеет значение примерно до 60 лет, потом вероятность возникновения
инфаркта у мужчин и женщин выравнивается);
• старческий возраст
(инфаркт миокарда у пожилых возникает намного чаще, хотя в последние
десятилетия он наблюдается и у молодых лиц);
• повышенные
психологические нагрузки.
 Своевременность
доврачебной и неотложной медицинской помощи при приступе инфаркта миокарда в
большинстве случаев является залогом успешного выздоровления больного. Именно
отсутствие таких мероприятий часто становится причиной смерти даже молодых
людей, которым довелось столкнуться с этой острой сердечной патологией.
Врачи-кардиологи рекомендуют всем больным с ИБС знать первые признаки
инфаркта миокарда и правила
оказания доврачебной помощи. Также важно знать о том, какое лечение пациенту
назначат в стационаре, чтобы подготовиться к беседе с лечащим врачом и задать
ему необходимые и важные вопросы.
Своевременность
доврачебной и неотложной медицинской помощи при приступе инфаркта миокарда в
большинстве случаев является залогом успешного выздоровления больного. Именно
отсутствие таких мероприятий часто становится причиной смерти даже молодых
людей, которым довелось столкнуться с этой острой сердечной патологией.
Врачи-кардиологи рекомендуют всем больным с ИБС знать первые признаки
инфаркта миокарда и правила
оказания доврачебной помощи. Также важно знать о том, какое лечение пациенту
назначат в стационаре, чтобы подготовиться к беседе с лечащим врачом и задать
ему необходимые и важные вопросы.
Когда необходимо
начинать выполнять доврачебную помощь?

Ответ на этот вопрос всегда
однозначен – незамедлительно. Т. е. уже тогда, когда у больного начали
появляться первые признаки инфаркта миокарда. О его начале сигнализируют такие
типичные симптомы:
•
Началом инфаркта миокарда считают появление интенсивной и
продолжительной (более 30 минут, нередко многочасовой) загрудинной боли
(ангинозное состояние), не купирующейся повторными приемами нитроглицерина
•
иррадиация
боли в левую руку, лопатку, зубы или область шеи;
•
выраженная
слабость;
•
страх
смерти и сильное беспокойство;
•
холодный
липкий пот;
•
тошнота.
При атипичных формах инфаркта
у больного могут появляться другие симптомы:
•
боли
в животе;
•
расстройства
пищеварения;
•
рвота;
•
одышка;
•
удушье
и пр.
Доврачебная помощь в таких ситуациях должна
начинаться с вызова скорой помощи. В разговоре с диспетчером этой службы
необходимо обязательно:
•
сообщить
о симптомах, которые наблюдаются у больного;
•
высказать
свое предположение о возможности инфаркта миокарда;
•
попросить
прислать бригаду кардиологов или реаниматологов.
После этого можно приступать к
проведению тех мероприятий, которые возможно выполнить вне лечебного
учреждения.
Доврачебная помощь
1.
Больного необходимо аккуратно уложить на спину и придать ему
максимально удобное положение (полусидячее или подложить под затылок валик).
2.
Обеспечить приток свежего воздуха и максимально комфортный
температурный режим. Снять одежду, которая препятствует свободному дыханию
(галстук, ремень и пр.).
3.
Убедить больного соблюдать спокойствие (особенно если у больного
наблюдаются признаки двигательного возбуждения). Разговаривать с пострадавшим
спокойным и ровным тоном, не паниковать и не делать резких движений.
4.
Дать больному таблетку Нитроглицерина под язык и успокоительное
средство (Корвалол, настойку пустырника или валериану).
5.
Измерить артериальное давление. Если давление не более 130 мм. рт. ст., то повторный прием
Нитроглицерина целесообразно проводить через каждые пять минут. До приезда
медиков можно дать 2-3 таблетки этого препарата. Если первый прием
Нитроглицерина вызвал сильную головную боль пульсирующего характера, то
дозировку необходимо уменьшить до ½ таблетки. При использовании такого
препарата в виде спрея его разовая доза должна составлять 0,4 мг. Если у
больного первый прием Нитроглицерина вызвал резкое снижение артериального
давления, то далее этот препарат применять не следует.
6.
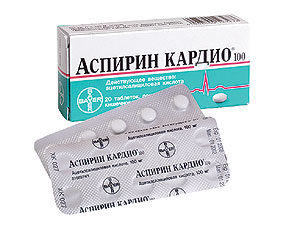 Дать больному
измельченную таблетку Аспирина (для разжижения крови).
Дать больному
измельченную таблетку Аспирина (для разжижения крови).
7.
Сосчитать пульс больного. Если частота сердечных сокращений
составляет не более 70 уд./минуту
и больной не страдает бронхиальной астмой, то ему можно дать один из
бета-блокаторов (например, Атенолол 25-50 мг).
8.
На область локализации боли можно поставить горчичник (не
забывать следить за ним, чтобы не было ожога).
Во время оказания
доврачебной помощи состояние больного может осложняться такими состояниями:
• обморок;
• остановка сердца.
При появлении
обморока необходимо сохранять спокойствие и обеспечить нормальное функционирование
дыхательной системы. Больному необходимо придать горизонтальное положение, под
плечи подложить валик и вынуть из полости рта зубные протезы (если они есть).
Голова больного должна находиться в запрокинутом положении, а при признаках
рвоты ее следует повернуть набок.
При остановке
сердца до прибытия бригады медиков необходимо проводить искусственное
дыхание и непрямой массаж сердца. Частота надавливаний на среднюю линию грудной
клетки (область сердца) должна составлять 75-80 в минуту, а частота вдувания
воздуха в дыхательные пути (рот или нос) – около 2 вдоха через каждые
30 нажатий на грудную клетку.
Если дыхания и
пульса нет — то у пострадавшего была остановка сердца. Сразу вызывайте «Скорую
помощь» и сообщите, что у человека была остановка сердца. Затем уложите
пострадавшего в горизонтальное положение и поднимите его ноги на 10-15 см выше
уровня тела — так больше крови сможет поступать к сердцу. Приложите обе руки
ладонями вниз на нижнюю часть груди и несколько раз надавите весом собственного
тела. Если это проделать сразу после остановки сердца, это может заставить его
снова биться.
Искусственное дыхание и непрямой массаж сердца
Если у
пострадавшего отсутствуют внешние признаки жизни (дыхание, пульс) и предыдущие
действия не дали результата, необходимо сделать искусственное дыхание и массаж
сердца — их делают до тех пор, пока сердце не забьется или не приедет «Скорая
помощь» (иногда очень долго, поэтому берегите силы).
Сердце
человека находится ровно в центре груди и занимает большую часть места между
грудиной и позвоночником. В нем находятся клапаны, которые работают только в
одну сторону, поэтому если правильно надавливать на грудь — оно сжимается и
прогоняет кровь по телу, имитируя нормальную циркуляцию. Непрямой массаж сердца
нельзя делать, если есть пульс!
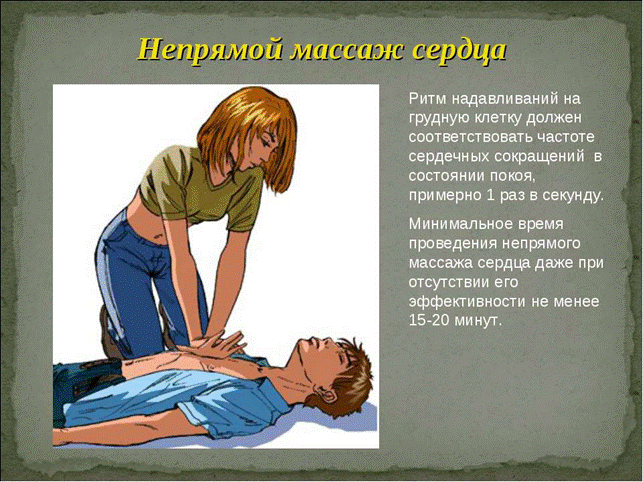
• Итак, пострадавший
должен лежать горизонтально на спине, обязательно на твердой поверхности, ноги
немного приподняты (на 12-15 см вверх), воротник и ремень расстегнуты
• Запрокиньте голову
пострадавшего назад и приподнимите подбородок, чтобы воздух легко проходил в
легкие (для удобства подложите что-нибудь под шею, так, чтобы голова сама
оставалась запрокинутой)
• Приложите основание
одной ладони на нижнюю часть груди по центру (на 2-3 пальца выше солнечного
сплетения), прижмите сверху второй рукой (пальцы на руках должны быть
приподняты, толкать надо только запястьем).Выпрямите
руки и делайте толчки весом своего тела так, чтобы грудь прогибалась на 4-5 см
(не сгибайте руки, так меньше устанете). Делать так 15 раз
• После 15 нажатий
необходимо насытить легкие кислородом. Для этого приподнимите подбородок
пострадавшего вверх и запрокиньте его голову назад. Держите одной рукой
подбородок, а другой закройте ему нос и сильно вдохните воздух рот в рот 2 раза
(грудная клетка должна приподняться). Проверьте, не появился ли пульс
• Продолжайте делать
такие же действия с периодичностью 15:2, 15 толчков и 2 вдоха
• Не забывайте
проверять жизненные показатели: пульс, дыхание, реакцию зрачков
•  Хорошие признаки:
кожа приобретает более здоровый цвет, появляется пульс, пострадавший
пошевелится или застонет, появляется сопротивление воздуха при искусственном
дыхании (т.е. восстанавливается нормальное).
Хорошие признаки:
кожа приобретает более здоровый цвет, появляется пульс, пострадавший
пошевелится или застонет, появляется сопротивление воздуха при искусственном
дыхании (т.е. восстанавливается нормальное).
•
Неотложная медицинская помощь бригадой скорой помощи при инфаркте
миокарда начинается с купирования острой боли. Для этого могут применяться
различные анальгетики (Анальгин) и наркотические средства (Промедол, Морфин,
Омнопон) в сочетании с Атропином и антигистаминными препаратами (Димедрол,
Пипольфен и др.). Для наступления более быстрого эффекта обезболивающие
препараты вводятся внутривенно. Также для устранения волнения больного
применяется Седуксен или Реланиум.

Затем, для оценки
тяжести инфаркта, пациенту проводится электрокардиограмма.
Если госпитализация
возможна в течение получаса, то больного немедленно транспортируют в лечебное
учреждение. При невозможности доставки пациента в стационар в течение 30 минут
для восстановления коронарного кровотока вводятся тромболитики (Альтеплаза,
Пуролаза, Тенектеплаза).
Для переноса
больного в машину скорой помощи применяются носилки, а во время транспортировки
в отделение реанимации проводится ингаляция увлажненным кислородом. Все эти
меры направлены на снижение нагрузки на сердечную мышцу и предупреждение
осложнений.
Лучше инфаркт предупредить, чем его лечить!
Меры профилактики. Поскольку к
инфарктам и инсультам наиболее склонны люди с проявлениями гипертонии,
атеросклероза, ИБС и повышенным АД (артериальным давлением), то часто назначается лекарственная профилактика
инфаркта и инсульта. Препараты, препятствующие
формированию тромбов (антиагреганты, антикоагулянты). В результате улучшается микроциркуляция и
снижается риск тромбоза. Но они
могут иметь ряд побочных
эффектов, например, кровотечение, образование язв. Поэтому эти препараты должны
назначаться строго по рекомендации и под контролем врача.
Важной задачей считается
профилактика инфарктов и инсультов на фоне гипертонии. Препараты для
профилактики инсульта и инфаркта у пациентов с повышенным давлением всегда
подбираются индивидуально. Дозировка назначается лечащим врачом. Лекарственная
профилактика инфаркта и инсульта также
включает средства для снижения уровня холестерина. Для этого назначают
статины. Они позволяют воздействовать на уровень холестерина, предотвращают
атеросклероз и сокращают размеры бляшек
в сосудах. Лечение статинами всегда требует специального назначения, поскольку
после получения ожидаемого результата препарат придется принимать в минимальных
дозах постоянно.
Меры
первичной профилактики
Гиподинамия – враг №1.
Профилактика развития инфаркта и инсульта разделяется на первичную
и вторичную. К первичным мерам относят лечение ИБС и контроль холестерина. Сюда
же можно отнести нормализацию давления. Не всегда достичь необходимых
результатов можно только применением лечебных препаратов. Чаще всего приходится
дополнительно пересматривать образ жизни. Питание сердечной мышцы значительно
зависит от регулярных физических нагрузок. Малоподвижный образ жизни не только
приводит к ожирению, но и способствует отложению холестериновых бляшек в
сосудах. Именно поэтому утреннюю зарядку, дозированную ходьбу,
плавание врачи рекомендуют своим пациентам как средства профилактики
инфаркта. Здесь важна регулярность нагрузок, а не спортивные рекорды. При склонности
к атеросклерозу и ишемии не стоит заниматься тяжелой атлетикой и другими
силовыми видами спорта. А еще следует помнить, что любая физическая активность
должна сопровождаться ритмичным дыханием. Задерживать во время занятий спортом
вдохи и выдохи вредно.

Рациональное питание. Обильные застолья,
переедание, жирные блюда, жареное мясо, булочки и сладости для многих являются
ежедневным рационом. Но профилактика инфаркта в этой области направлена на
переход к рациональному питанию. Человек должен получать необходимое количество
белков, но при этом избегать жирной пищи, выбирая диетические сорта мяса
(куриная грудинка, индейка, кролик). В рационе должно быть большое количество
овощей и фруктов,а также морепродуктов. Кроме того, обращается
внимание на витаминное содержание продуктов. Желательно разнообразить свой
рацион так, чтобы получать с питанием максимальное количество микроэлементов и
витаминов.

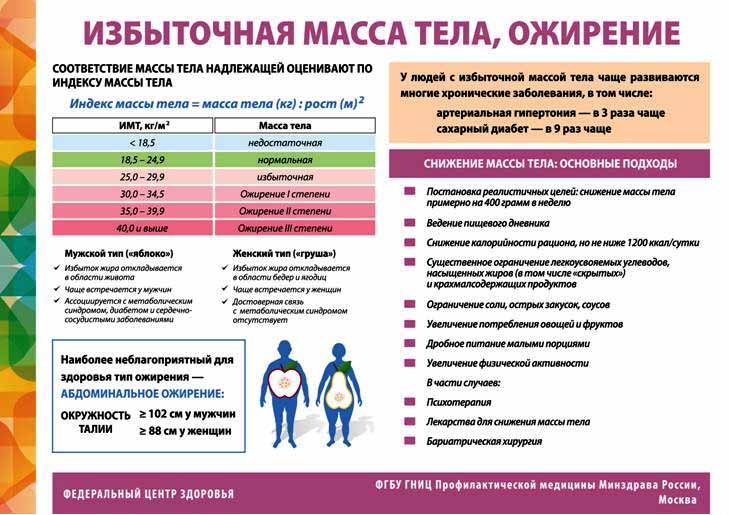
Снижение веса. В этом случае речь
идет уже не о привлекательной фигуре, а о необходимости уменьшения жировых
отложений. Профилактика инфаркта миокарда, инсульта и других проявлений
ишемической болезни включает обязательную нормализацию веса. Дело в том, что
жировая ткань имеет множество кровеносных сосудов, а это увеличивает нагрузку
на сердечную мышцу. Избыточный вес влияет на стабильность артериального
давления и повышает вероятность сахарного диабета. Все это не делает человека
более здоровым, а наоборот, ведет к ухудшению качества жизни.
Вредные
привычки. Отказ от вредных привычек можно считать одним из основных
способов профилактики инфаркта и инсульта. Курильщики не соглашаются с тем, что
никотин провоцирует инфаркты, они утверждают, что прямых доказательств этого не
существует. Однако есть прямое доказательство того, что сигарета провоцирует
сужение просвета сосудов, а это увеличивает риск инфаркта. Поэтому профилактика
инфаркта и инсульта включает отказ от
курения , а также
от злоупотребления алкоголем.

Регулярные обследования. Хотя
бы раз в год каждый человек должен пройти профилактический медосмотр. Это
требование является профилактической мерой при угрозе не только инфаркта, но и
многих других патологических состояний. В любой
медосмотр включается: ЭКГ, анализ на холестерин и уровень глюкозы в
крови.
Самоконтроль. Для профилактики
инфаркта и инсульта важно научиться контролировать эмоции в стрессовых состояниях,
не допускать депрессии и соблюдать режим. Умение вовремя успокоиться, как
говорят, «не принимать близко к сердцу» проблемы, не таить обиды и не
накапливать озлобленность очень важно для человека, думающего о своем здоровье.
Избыточные переживания приводят к спазму сосудов, что уменьшает подачу крови к
сердечной мышце и к сосудам головного мозга. Отсюда повышение риска инфаркта и
инсульта.

Вторичная
профилактика. Вторичная профилактика – это комплекс мер, направленный на
предотвращение повторного инфаркта и инсульта у пациента. Даже если
реабилитация после частичного некроза миокарда или клеток головного мозга
протекает успешно, и человек чувствует себя вполне здоровым, с медицинской
точки зрения он не будет здоров уже никогда. Именно с этой мыслью пациентам
смириться тяжелее всего. Чтобы не произошел повторный инфаркт или инсульт,
человек должен будет до конца жизни принимать определенный набор препаратов.
Убедить в этом пациентов бывает очень сложно, они начинают нарушать
предписанный график приема лекарств и провоцируют повторение проблемы.
Профилактика после инфаркта и инсульта включает все позиции, о которых
говорилось ранее. Пациенты должны обязательно наблюдаться у врача-терапевта, врача-невролога. Физические нагрузки теперь потребуют дополнительного
контроля со стороны специалистов. Чаще всего физическая активность начинается
со спокойной неспешной ходьбы на протяжении 10 минут. Диета не только ограничивает жирную и
жареную пищу, но и снижает количество соли и жидкости. Большое значение для
вторичной профилактики имеет социальная реабилитация больного. Необходимо
устранить постоянную тревожность и страх перед повторным инфарктом. Важно,
чтобы больной не зацикливался на своих проблемах и не пытался вызвать
сочувствие у родных и знакомых. Он должен стремиться к восстановлению
активности и стараться самостоятельно обслуживать себя. Постепенно, соблюдая
рекомендации врача, принимая предписанные антикоагулянты и статины, человек
может вернуться к привычному ритму жизни. Однако
профилактические осмотры для него теперь должны стать регулярным дополнением.


 Своевременность
доврачебной и неотложной медицинской помощи при приступе инфаркта миокарда в
большинстве случаев является залогом успешного выздоровления больного. Именно
отсутствие таких мероприятий часто становится причиной смерти даже молодых
людей, которым довелось столкнуться с этой острой сердечной патологией.
Врачи-кардиологи рекомендуют всем больным с ИБС знать первые признаки
инфаркта миокарда и правила
оказания доврачебной помощи. Также важно знать о том, какое лечение пациенту
назначат в стационаре, чтобы подготовиться к беседе с лечащим врачом и задать
ему необходимые и важные вопросы.
Своевременность
доврачебной и неотложной медицинской помощи при приступе инфаркта миокарда в
большинстве случаев является залогом успешного выздоровления больного. Именно
отсутствие таких мероприятий часто становится причиной смерти даже молодых
людей, которым довелось столкнуться с этой острой сердечной патологией.
Врачи-кардиологи рекомендуют всем больным с ИБС знать первые признаки
инфаркта миокарда и правила
оказания доврачебной помощи. Также важно знать о том, какое лечение пациенту
назначат в стационаре, чтобы подготовиться к беседе с лечащим врачом и задать
ему необходимые и важные вопросы.








